| Отдел по делам ГО и ЧСАдрес защитного сооружения : Подвалы многоквартирных домов. Адрес пункта выдачи средств индивидуальной защиты: МУК МКДЦ «Ухолово», г.Ряжск. Адрес сборного эвакуационного пункта: МУК МКДЦ «Ухолово. Кроме того, Вы должны ЗНАТЬ: время прибытия на сборный эвакуационный пункт, вид транспорта, на котором Вы эвакуируетесь и время его отправления; что необходимо иметь с собой при эвакуации из документов, средств защиты, имущества, продуктов; что необходимо сделать, уходя из квартиры; правила поведения и порядок действий по сигналам ГО. УМЕТЬ: - Пользоваться средствами индивидуальными защиты органов дыхания, индивидуальной аптечкой, индивидуальным перевязочным пакетом.
- Изготовить ватно-марлевую повязку и пользоваться ее.
ПРИМЕЧАНИЕ: - *Указанные мероприятия выполняются в соответствующих зонах опасности в соответствии с законодательством Российской Федерации.
- Дополнительную информацию о возможных опасностях можно получить по месту работы и в администрации по месту жительства.
- Памятку надо хранить в обложке паспорта.
ГРАЖДАНЕ! Для того, чтобы защитить себя от опасностей Вы должны ЗНАТЬ: действия по сигналам «ВОЗДУШНАЯ ТРЕВОГА», «ХИМИЧЕСКАЯ ТРЕВОГА», «РАДИАЦИОННАЯ ОПАСНОСТЬ», «УГРОЗА КАТАСТРОФИЧЕСКОГО ЗАТОПЛЕНИЯ». Доведение сигналов гражданской обороны осуществляется путем подачи предупредительного сигнала «ВНИМАНИЕ ВСЕМ!», предусматривающего включение сирен, прерывистых гудков и других средств громкоговорящей связи с последующей передачей речевой информации. При этом необходимо включить телевизор, радиоприемник, репродуктор радиотрансляционной сети и прослушать сообщение о нижеперечисленных сигналах или информацию о действии в ЧС. По сигналу «ВОЗДУШНАЯ ТРЕВОГА»: 1.Отключить свет, газ, воду, отопительные приборы. 2.Взять документы. 3.Плотно закрыть окна. 4.Пройти в закрепленное защитное сооружение или простейшее укрытие. По сигналу «ХИМИЧЕСКАЯ ТРЕВОГА»*: 1.Отключить свет, газ, воду, отопительные приборы. 2.Взять документы. 3.Плотно закрыть окна, отключить вытяжку, обеспечить герметизацию помещений. 4.Использовать средства индивидуальной защиты (при наличии), остаться в герметичном помещении или укрыться в закрепленном защитном сооружении. По сигналу «РАДИАЦИОННАЯ ОПАСНОСТЬ»*: 1.Отключить свет, газ, воду, отопительные приборы. 2.Взять документы. 3.Плотно закрыть окна, отключить вытяжку, обеспечить герметизацию помещений. 4.Принять йодистый препарат. 5.Использовать средства индивидуальной защиты (при наличии), остаться в герметичном помещении или укрыться в закрепленном защитном сооружении. По сигналу «УГРОЗА КАТАСТРОФИЧЕСКОГО ЗАТОПЛЕНИЯ»*: - Отключить свет, газ, воду, отопительные приборы.
- Взять с собой документы.
- Осуществить эвакуацию или, при ее невозможности, занять верхние ярусы прочных сооружений до прибытия помощи.
По сигналу «ОТБОЙ» вышеперечисленных сигналов: - Вернуться из защитного сооружения к месту работы или проживания.
- Быть в готовности к возможному повторению сигналов оповещения ГО.
При возникновении ЧС необходимо действовать в соответствии с рекомендациями, содержащимися в информационном сообщении. За 2016 год на территории Ухоловского муниципального района Рязанской области на объектах экономики и в жилом секторе зарегистрировано 7 пожаров. По сравнению с аналогичным периодом прошлого года количество пожаров уменьшилось на 6 случаев или на 46,2%, АППГ – 13 пожаров. За 2016 год при пожарах погиб 1 человек. По сравнению с аналогичным периодом прошлого года количество погибших увеличилось на 1 человека или на 100 %, АППГ – 0 погибших. За 2016 год при пожарах травмирован 1 человек. По сравнению с аналогичным периодом прошлого года количество травмированных увеличилось 1 человека или на 100%, АППГ – 0 травмированных. На обстановку с пожарами основное влияние оказал жилой сектор граждан – 3 пожара, что составляет 42,9% от общего количества пожаров; 3 пожара произошел на объектах автотранспорта, что составляет 42,9% от общего количества пожаров; 1 пожар произошел на объекте сельского хозяйства, что составляет 14,2% от общего количества пожаров. Причинами пожаров явились: — электротехнические – 3 случая, что составляет 42,9% от общего количества пожаров; — неосторожное обращение с огнем (в том числе при курении) – 4 случая, что составляет 57,1% от общего количества пожаров. Материальный ущерб от происшедших пожаров ориентировочно составил 4320173,35 руб. Пожары по поселениям: За 2016 год на территории Ухоловского городского поселения зарегистрировано 4 пожара. По сравнению с аналогичным периодом прошлого года количество пожаров уменьшилось на 1 случай или на 20%, АППГ – 5 пожаров. За 2016 год на территории Калининского сельского поселения зарегистрировано 0 пожаров. По сравнению с аналогичным периодом прошлого года количество пожаров уменьшилось на 4 случая или на 100%, АППГ – 4 пожара. За 2016 год на территории Коноплинского сельского поселения зарегистрировано 0 пожаров. По сравнению с аналогичным периодом прошлого года количество пожаров уменьшилось на 2 случая или на 100%, АППГ – 2 пожара. За 2016 год на территории Ольховского сельского поселения зарегистрирован 1 пожар. По сравнению с аналогичным периодом прошлого года количество пожаров не изменилось, АППГ – 1 пожар. За 2016 год на территории Смолеевского сельского поселения зарегистрировано 2 пожара. По сравнению с аналогичным периодом прошлого года количество пожаров увеличилось на 1 случай или на 100%, АППГ – 1 пожар. Гибель по поселениям: За 2016 год на территории Ухоловского городского поселения при пожарах погиб 1 человек. По сравнению с аналогичным периодом прошлого года количество погибших увеличилось на 1 человека или на 100%, АППГ – 0 погибших. На территориях Калининского, Коноплинского, Ольховского, Смолеевского сельских поселений за 2016 год погибших при пожарах не было, за аналогичный период прошлого года в данных сельских поселениях погибших также зарегистрировано не было. Травмирование по поселениям: За 2016 год на территории Ухоловского городского поселения при пожарах травмирован 1 человек. По сравнению с аналогичным периодом прошлого года количество травмированных увеличилось на 1 человека или на 100%, АППГ – 0 травмированных. На территориях Калининского, Коноплинского, Ольховского, Смолеевского сельских поселений за 2016 год травмированных при пожарах не было, за аналогичный период прошлого года в данных поселениях травмированных также зарегистрировано не было. Причины пожаров по поселениям: — электротехнические: Ухоловское городское поселение – 1 случай; Ольховское сельское поселение – 1 случай; Смолеевское сельское поселение – 1 случай; — неосторожное обращение с огнем (в том числе при курении): Ухоловское городское поселение – 3 случая; Смолеевское сельское поселение – 1 случай. Требования к печному отоплению: В жилых домах имеющих печное отопление, необходимо соблюдать особую осторожность. Чаще всего пожары происходят от трещин в кирпичной кладке, в результате применения для растопки печи горючих и легковоспламеняющихся жидкостей. Причиной появления трещин и перекаливания дымохода может быть горение скапливающейся сажи. Поэтому перед началом отопительного сезона необходимо осуществить проверку и ремонт печей, прочистить печь, дымоход, заделать глиняно-песчаным раствором имеющиеся трещины, побелить саму печь и дымовую трубу на чердаке, если в печи осталась трещина, то на побелке появятся следы копоти, место которой необходимо замазать. Запрещается эксплуатировать печи и другие отопительные приборы без противопожарных разделок (отступок) от горючих конструкций, предтопочных листов, изготовленных из негорючего материала размером не менее 0,5 x 0,7 метра (на деревянном или другом полу из горючих материалов), а также при наличии прогаров и повреждений в разделках (отступках) и предтопочных листах. Руководитель организации перед началом отопительного сезона, а также в течение отопительного сезона обеспечивает проведение очистки дымоходов и печей (отопительных приборов) от сажи не реже: - 1 раза в 3 месяца — для отопительных печей;
- 1 раза в 2 месяца — для печей и очагов непрерывного действия;
- 1 раза в 1 месяц — для кухонных плит и других печей непрерывной (долговременной) топки.
При эксплуатации печного отопления запрещается: а) оставлять без присмотра печи, которые топятся, а также поручать надзор за ними детям; б) располагать топливо, другие горючие вещества и материалы на предтопочном листе; в) применять для розжига печей бензин, керосин, дизельное топливо и другие легковоспламеняющиеся и горючие жидкости; г) топить углем, коксом и газом печи, не предназначенные для этих видов топлива; д) производить топку печей во время проведения в помещениях собраний и других массовых мероприятий; е) использовать вентиляционные и газовые каналы в качестве дымоходов; ж) перекаливать печи. Зола и шлак, выгребаемые из топок, должны быть залиты водой и удалены в специально отведенное для них место. Товары, стеллажи, витрины, прилавки, шкафы и другое оборудование располагаются на расстоянии не менее 0,7 метра от печей, а от топочных отверстий — не менее 1,25 метра. При эксплуатации металлических печей оборудование должно располагаться на расстоянии, указанном в инструкции предприятия-изготовителя металлических печей, но не менее чем 2 метра от металлической печи. Руководитель организации (собственник) обеспечивает побелку дымовых труб и стен, в которых проходят дымовые каналы. Требования к электрооборудованию: Запрещается прокладка и эксплуатация воздушных линий электропередачи (в том числе временных и проложенных кабелем) над горючими кровлями, навесами, а также открытыми складами (штабелями, скирдами и др.) горючих веществ, материалов и изделий. Запрещается: а) эксплуатировать электропровода и кабели с видимыми нарушениями изоляции; б) пользоваться розетками, рубильниками, другими электроустановочными изделиями с повреждениями; в) обертывать электролампы и светильники бумагой, тканью и другими горючими материалами, а также эксплуатировать светильники со снятыми колпаками (рассеивателями), предусмотренными конструкцией светильника; г) пользоваться электроутюгами, электроплитками, электрочайниками и другими электронагревательными приборами, не имеющими устройств тепловой защиты, а также при отсутствии или неисправности терморегуляторов, предусмотренных конструкцией; д) применять нестандартные (самодельные) электронагревательные приборы; е) оставлять без присмотра включенными в электрическую сеть электронагревательные приборы, а также другие бытовые электроприборы, в том числе находящиеся в режиме ожидания, за исключением электроприборов, которые могут и (или) должны находиться в круглосуточном режиме работы в соответствии с инструкцией завода-изготовителя; ж) размещать (складировать) в электрощитовых (у электрощитов), у электродвигателей и пусковой аппаратуры горючие (в том числе легковоспламеняющиеся) вещества и материалы; з) при проведении аварийных и других строительно-монтажных и реставрационных работ использовать временную электропроводку, включая удлинители, сетевые фильтры, не предназначенные по своим характеристикам для питания применяемых электроприборов. Требования к газовому оборудованию: Запрещается хранение баллонов с горючими газами в индивидуальных жилых домах, квартирах и жилых комнатах, а также на кухнях, путях эвакуации, лестничных клетках, в цокольных этажах, в подвальных и чердачных помещениях, на балконах и лоджиях. Газовые баллоны для бытовых газовых приборов (в том числе кухонных плит, водогрейных котлов, газовых колонок), за исключением 1 баллона объемом не более 5 литров, подключенного к газовой плите заводского изготовления, располагаются вне зданий в пристройках (шкафах или под кожухами, закрывающими верхнюю часть баллонов и редуктор) из негорючих материалов у глухого простенка стены на расстоянии не менее 5 метров от входов в здание, цокольные и подвальные этажи. Пристройки и шкафы для газовых баллонов должны запираться на замок и иметь жалюзи для проветривания, а также предупреждающие надписи «Огнеопасно. Газ». При использовании бытовых газовых приборов запрещается: а) эксплуатация бытовых газовых приборов при утечке газа; б) присоединение деталей газовой арматуры с помощью искрообразующего инструмента; в) проверка герметичности соединений с помощью источников открытого пламени, в том числе спичек, зажигалок, свечей. Запрещается пользоваться неисправными газовыми приборами, а также устанавливать (размещать) мебель и другие горючие предметы и материалы на расстоянии менее 0,2 метра от бытовых газовых приборов по горизонтали и менее 0,7 метра — по вертикали (при нависании указанных предметов и материалов над бытовыми газовыми приборами). История Крещения и его религиозный смысл.Праздник Крещения является напоминанием о том, что более 2 тысяч лет назад Спаситель крестился в водах священной реки Иордан. Это стало для него своеобразным согласием с возложенной на него миссией и началом такого трудного пути. Сейчас Крещение ассоциируется с очищением духовным, которое можно ощущать и на физическом уровне – погружаясь в освященную крещенскую воду. Так истинные верующие приближают себя к Благодати, готовят себя к встрече с Богом, смывают с себя множество грехов, которым даже у заурядного человека нет числа.В период проведения празднования «Крещения» в ночь с 18 по 19 января 2016 года местом для купания определена купель на территории «Прощеного колодца» вблизи ул. Свободы в р. п. Ухолово.1386883500_zapret — покупая пиротехническое изделие, следует обратить внимание на упаковку, где должно быть указано следующее: изготовитель, его адрес, телефон, штрих-код, подробная инструкция на русском языке, для какого возраста предназначено изделие, срок годности изделия, способ утилизации, а также знак того, что изделие сертифицировано; — при продаже пиротехнических изделий продавец доводит до сведения покупателя информацию о подтверждении соответствия этих изделий установленным требованиям, о наличии сертификата или декларации о соответствии и по требованию потребителя знакомит его со следующими документами: а) копия сертификата, заверенная держателем подлинника сертификата, нотариусом или органом по сертификации товаров, выдавшим сертификат; б) товарно-сопроводительные документы, оформленные изготовителем или поставщиком (продавцом) и содержащие по каждому наименованию товара сведения о подтверждении его соответствия установленным требованиям (номер сертификата соответствия, срок его действия, орган, выдавший сертификат, или регистрационный номер декларации о соответствии, срок ее действия, наименование изготовителя или поставщика (продавца), принявшего декларацию, и орган, ее зарегистрировавший); эти документы должны быть подписаны изготовителем или поставщиком (продавцом) и заверены его печатью с указанием адреса и телефона; — применение пиротехнической продукции должно осуществляться в соответствии с требованиями инструкции (руководства) по эксплуатации завода-изготовителя, при этом инструкция должна содержать требования пожарной безопасности к такому пиротехническому изделию; — запрещается приобретать и эксплуатировать пиротехнические изделия при отсутствии (утрате) идентификационных признаков продукции, с истекшим сроком годности, следами порчи и без инструкции (руководства) по эксплуатации, обязательного сертификата соответствия либо знака соответствия; — запрещается вскрывать сами пиротехнические устройства (ракеты, петарды и др.); — пиротехнические изделия нельзя хранить вне упаковки, в которой они были проданы, совершенно недопустимо носить их в кармане или располагать у нагревательных приборов, например системы отопления; — запальный шнур должен быть не менее 20 мм; — к любому пиротехническому изделию нельзя подходить раньше чем через 2 мин. после окончания его работы; — запрещается уничтожать непригодные изделия в костре, для утилизации пиротехнической продукции необходимо залить ее водой на 2 часа и только после этого выбросить вместе с обычным мусором; — запрещается пользоваться пиротехническими изделиями лицами, не достигшими совершеннолетнего возраста. При подготовке и проведении фейерверков в местах массового пребывания людей с использованием пиротехнических изделий: а) должны быть разработаны технические решения (условия), при выполнении которых возможно проведение фейерверка. Они должны включать схему местности с нанесением на ней пунктов размещения фейерверочных изделий, предусматривать безопасные расстояния до сооружений с указанием границ безопасной зоны, а также места хранения; б) зрители должны находиться с наветренной стороны. Безопасное расстояние от мест проведения фейерверка до зданий и зрителей определяется с учетом требований инструкции применяемых пиротехнических изделий; в) на площадках, с которых запускаются пиротехнические изделия, запрещается курить и разводить огонь, а также оставлять пиротехнические средства без присмотра; г) места для проведения фейерверков необходимо отгородить и оснастить первичными средствами пожаротушения; д) охрана мест и безопасность при устройстве фейерверков возлагается на организацию, проводящую фейерверк; е) после использования пиротехнических изделий территория должна быть осмотрена и очищена от отработанных, несработавших пиротехнических изделий и их опасных элементов. Применение пиротехнических изделий запрещается: а) в помещениях, зданиях и сооружениях любого функционального назначения; б) на территориях взрывоопасных и пожароопасных объектов, в полосах отчуждения железных дорог, нефтепроводов, газопроводов и линий высоковольтной электропередачи; в) на крышах, балконах, лоджиях и выступающих частях фасадов зданий (сооружений); г) на сценических площадках, стадионах и иных спортивных сооружениях; д) во время проведения митингов, демонстраций, шествий и пикетирования; е) на территориях особо ценных объектов культурного наследия народов Российской Федерации, памятников истории и культуры, кладбищ и культовых сооружений, заповедников, заказников и национальных парков. При обнаружении пожара или признаков горения в здании, помещении (задымление, запах гари, повышение температуры воздуха и др.) необходимо немедленно сообщить об этом по телефону 01 или 112 в пожарную охрану (при этом необходимо назвать адрес объекта, место возникновения пожара, сообщить свою фамилию), а также принять посильные меры по эвакуации людей и тушению пожара. Будьте осторожны с огнем! Ряжский межрайонный отдел надзорной деятельности и профилактической работы «телефон доверия» № 8 (49132) 21-9-12 Начиная с 14 ноября и по 14 декабря 2016 года, проводится месячник безопасности на водных объектах в осенне-зимний период. В рамках месячника реализуется комплексный план мероприятий, основной целью которого является повышение эффективности обеспечения безопасности людей на водных объектах в осенне – зимний период. Для достижения цели месячника необходимо решить две основные задачи: обеспечение условий, способствующих осуществлению контроля над местами массового выхода людей на лёд, а также недопущение происшествий и гибели людей на водных объектах. Период проведения месячника выбран неслучайно, потому как именно сейчас проходит становление льда, выход на который крайне опасен и может привести к трагедии. Инспекторский состав ГИМС в ходе месячника активизирует свою профилактическую деятельность. Инициируя сельские сходы, инспектора совместно с представителями администраций сельских поселений доводят группам собравшихся людей правила безопасного поведения на водоёмах, а во время подворовых обходов адресно инструктируют жителей частных домов по безопасности на воде. В образовательных учреждениях инспекторам ГИМС всегда рады. Дети очень любят, когда к ним, особенно часто в эти дни, приходят настоящие профессионалы в форме и рассказывают как нужно себя вести вблизи водоёмов осенью и зимой. В целях охвата своей информационно-разъяснительной работой максимально процента населения района организованно размещается информация на официальном сайте администрации Ухоловского муниципального района. Должностные лица административной комиссии Ухоловского муниципального района при участии полиции, инспекторов ГИМС, привлекают к административной ответственности нерадивых любителей зимней рыбалки, нарушающих запрет выхода на лёд. ЯЩУР (афтозная лихорадка, эпизоотический стоматит) – острое инфекционное заболевание животных, главным образом крупного рогатого скота, коз и свиней, выражающееся в лихорадке и образовании сыпи в виде пузырьков (афт) на слизистой полости рта и на коже в области копытец. Наиболее подвержены заболеванию молодые животные, у которых ящур протекает тяжело, с массовой гибелью. Эта болезнь может принимать широкое распространение среди животных в виде эпизоотий. Заболевание человека ящуром встречается лишь в виде единичных случаев и не принимает среди людей эпидемического распространения, поскольку восприимчивость к ящуру человека невысока. Ящур от человека к человеку не передается. Переносчиком инфекции могут быть и невосприимчивые к ящуру животные, такие как собаки, кошки, лошади, а иногда и куры, утки, гуси, воробьи и другие птицы. Из диких животных болеют ящуром: сайгаки, кабаны, лоси и другие парнокопытные животные. Ящур известен на земле с незапамятных времен. Он распространен во всех странах света. В России заболевания ящуром среди животных регистрируются с 1881 года. Возбудитель. РНК-содержащий вирус очень чувствителен к нагреванию: в молоке при 100°С он погибает в течение 5 минут, а при пастеризации молока при 70°С – в течение 30 минут. В колбасных изделиях сохраняется до 50 дней, в замороженном мясе – до 1 года. В высушенном состоянии вирус может сохраняться живым довольно длительно, например, на фураже до 3-6 месяцев, на шерсти животных – до 4-х недель, на одежде, обуви, шинах колес – до 3,5 месяцев. Он долго остается жизнеспособным во влажном состоянии. Так, в навозной жиже сохраняется до месяца, в мерзлом навозе – до 1 года, на пастбищах и в стогах сена в осенне-зимнее время – до 6 месяцев. В организм человека вирус попадает через пищеварительный тракт (ротовую полость) с молоком и молочными продуктами; возможно заражение через микротравмы кожи при соприкосновении с больными животными и животными продуктами (кожа, шерсть, мясо, кровь). Ящур у человека протекает как общее заболевание. Чаще после 3-5 дней, прошедших с момента заражения (инкубационный период от 1 до 12 дней), болезнь начинается общим недомоганием, головной болью, болями в крестце, ознобом, иногда рвотой. Температура вскоре достигает 38-39,5°С. На слизистой оболочке полости рта (чаще на языке) появляются красные пятна, затем пузырьки с мутным желтоватым содержимым, которые распространяются на слизистую губ, щек, десен. Пузырьки затем лопаются и превращаются в болезненные язвочки (эрозии). Подчелюстные железы увеличиваются, губы припухают, десны покрываются белым налетом, появляется обильное слюнотечение и неприятный запах изо рта. Реже пузырьки образуются на коже рук и в области ногтевого ложа, на сгибательных поверхностях пальцев, на голени, предплечьях, на слизистых оболочках носа, глотки, влагалища, мочеиспускательного канала, иногда на коже грудных желез (у женщин). В большинстве случаев болезнь сопровождается желудочно-кишечными расстройствами. Болезнь длится 15-18 дней и протекает обычно нетяжело. Перенесенное заболевание оставляет после себя кратковременный, обычно до полутора лет, иммунитет (невосприимчивость) по отношению к вирусу того типа, которым заболевание было вызвано. Повторные случаи заболевания по нескольку раз подряд возможны из-за различия типов ящурного вируса. Источником инфекции для человека служат больные ящуром домашние животные: крупный рогатый скот, козы, овцы, свиньи. Они выделяют вирус со слюной, мочой, испражнениями и, главным образом, с молоком. Инкубационный период у животных составляет от 1 до 21 дня. Заразным является кровь и мясо больных животных. От одного животного к другому ящур передается прямым соприкосновением, через зараженный фураж, так как вирус может длительно сохраняться на предметах, а главное воздушно-пыльным путем. Молоко и молочные продукты – главный путь распространения инфекции для человека. У скотников, ветеринаров, доярок заболевание часто возникает в результате прямого соприкосновения с больными животными. Если нет ящура среди животных – его нет и среди людей. Поэтому мероприятия по борьбе и предупреждению ящура у животных предохраняют от заболевания и людей. При появлении ящура больных животных убивают и сжигают, чем и устраняют источник инфекции. В очаге инфекции должны быть тщательно собраны и сожжены все отбросы, мусор, остатки корма. Стойла и особенно кормушки хорошо дезинфицируются. При угрозе ящура животных прививают, и они становятся невосприимчивыми к заболеванию. На хозяйство, где зарегистрирован ящур, накладывают карантин, проводят дезинфекцию, уничтожают бродячих собак и кошек. Управление Россельхознадзора по Рязанской области обращает внимание граждан на то, что основным правилом профилактики ящура среди людей является исключение употребления необработанного молока и масла во всех районах, где были зарегистрированы случаи ящура среди животных. Молоко перед употреблением должно быть прокипячено в течение не менее 5 минут. Молоко от зараженных или недавно переболевших коров употреблять запрещается. Чтобы исключить контактный путь заражения при уходе за больными или подозрительными животными, необходимо соблюдать меры индивидуальной профилактики (работать в перчатках, дезинфицировать руки после работы с больными животными и т.д.). Не допускаются к работе с больными животными беременные, подростки, лица с микротравмами рук. vzryv-gaza Газовые приборы есть почти в каждом доме. А переносные газовые плиты в летнее время становятся спутниками практически каждого дачника. Но многие забывают, что это топливо при неправильном использовании может представлять собой большую угрозу жизни и здоровью человека. Для того, чтобы не подвергать опасности себя и своих близких, необходимо соблюдать меры безопасности при использовании газовых приборов. Газ не имеет ни цвета, ни запаха. Для того, чтобы вовремя определить утечку газа и принять соответствующие меры, он подается с небольшой добавкой сильно пахнущих, но малотоксичных веществ — меркаптанов. Сжиженный газ тяжелее воздуха в два раза и при утечке заполняет в первую очередь подвалы, подполы, подземные коммуникации и может распространяться на большие расстояния. В сочетании с воздухом газ образует взрывоопасную смесь. При неполном сгорании газа выделяется окись углерода (газ без цвета и запаха), от которого возможно удушье со смертельным исходом. Взрыв бытового газа может произойти при наличии трех условий: 1) единовременное присутствие достаточно большого количества горючего газа в смеси с воздухом в объемах, сопоставимых с объемом помещения; 2) воспламенение этой смеси; 3) достаточная герметичность объема (помещения), где произойдет горение. Беспрепятственное поступление газовой смеси в помещение может произойти в «аварийном» режиме, например, убежавшая жидкость во время приготовления пищи гасит пламя на горелке плиты. При обнаружении запаха газа в подвале, в подъезде, во дворе, в квартире или дачном доме необходимо: - Оповестить окружающих о мерах предосторожности.
- Исключить использование открытого огня, электроприборов, которые могут дать искру.
- Прекратить пользоваться газовым прибором (перекрыть кран на плите, перекрыть газовую трубу).
- Обеспечить проветривание загазованного помещения, открыв окна, двери, форточки и т.д. Сквозняк будет способствовать разбавлению горючей смеси бытового газа с воздухом до безопасной концентрации.
- Вызвать аварийную службу по телефону 04 или 104.
- Покинуть загазованное помещение до прибытия аварийной службы и ликвидации аварии.
По прибытию работников газовой службы необходимо обеспечивать им свободный доступ к месту установки баллонов со сжиженным газом или во время осуществления работ по подаче газа в жилище. В зимнее время в частных домах необходимо периодически проверять вентиляционные каналы с целью недопущения их обмерзания и закупорки. В соответствии с правилами противопожарного режима, запрещается пользоваться неисправными газовыми приборами, а также устанавливать (размещать) мебель и другие горючие предметы и материалы на расстоянии менее 0,2 метра от бытовых газовых приборов по горизонтали и менее 0,7 метра — по вертикали (при нависании указанных предметов и материалов над бытовыми газовыми приборами). Вместе с тем, запрещается хранение баллонов с горючими газами в индивидуальных жилых домах, квартирах и жилых комнатах, а также на кухнях, путях эвакуации, лестничных клетках, в цокольных этажах, в подвальных и чердачных помещениях, на балконах и лоджиях. Газовые баллоны для бытовых газовых приборов (в том числе кухонных плит, водогрейных котлов, газовых колонок), за исключением 1 баллона объемом не более 5 литров, подключенного к газовой плите заводского изготовления, располагаются вне зданий в пристройках (шкафах или под кожухами, закрывающими верхнюю часть баллонов и редуктор) из негорючих материалов у глухого простенка стены на расстоянии не менее 5 метров от входов в здание, цокольные и подвальные этажи. Пристройки и шкафы для газовых баллонов должны запираться на замок и иметь жалюзи для проветривания, а также предупреждающие надписи «Огнеопасно. Газ». У входа в индивидуальные жилые дома, а также в помещения зданий и сооружений, в которых применяются газовые баллоны, размещается предупреждающий знак пожарной безопасности с надписью «Огнеопасно. Баллоны с газом». При использовании бытовых газовых приборов запрещается: а) эксплуатация бытовых газовых приборов при утечке газа; б) присоединение деталей газовой арматуры с помощью искрообразующего инструмента; в) проверка герметичности соединений с помощью источников открытого пламени, в том числе спичек, зажигалок, свечей. Уважаемые граждане, будьте предельно внимательны и осторожны! Главное управление МЧС России по Рязанской области Ряжский межрайонный отдел надзорной деятельности и профилактической работы Газ, который обычно используется в домах, бывает двух видов: сжиженный нефтяной газ (в баллонах) и метан (городской магистральный газ). Газ в баллонах имеет свойство распространяться вниз, т.к. он в два с половиной раза тяжелее воздуха, издает резкий запах, и его утечку можно легко обнаружить. Магистральный газ, используемый в городах, более легкий, он распространяется кверху, но запах его не такой сильный, но его также несложно обнаружить. 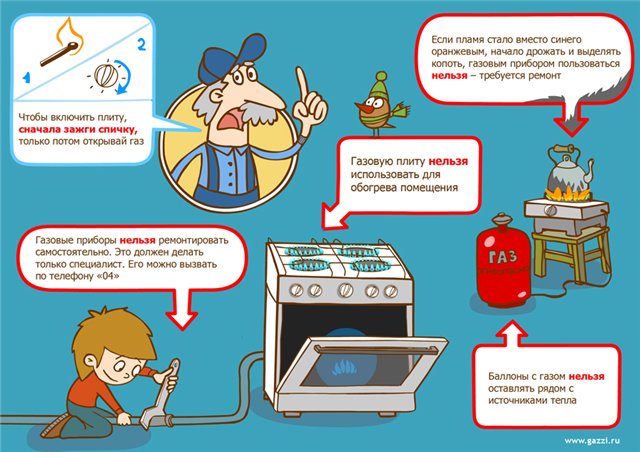
Как обычно происходит взрыв? 1. Вы поставили чайник на газовую плиту и ушли из кухни. Вода из кипящего чайника залила конфорку – огонь потух. НО ГАЗ ПО-ПРЕЖНЕМУ ИДЕТ. И если в это время включить свет – возможен взрыв. 2. Если в доме установлены деревянные оконные рамы, то их выбьет газовым хлопком. 3. Если в доме пластиковые окна – то вся энергия взрыва пойдет на строительные конструкции. Если в подъезде пахнет газом – Немедленно вызвать специалистов газовой службы; – Проветрить подъезд; – Предупредить жильцов дома об опасности; Простые и важные правила: 1. Огонь в горелке должен быть равномерным, а цвет пламени – густо-голубым. Желтый, красный, иной цвет свидетельствует о неполадках. Признак неблагополучия – появление копоти на кастрюлях. «Здоровый» газ сгорает, не оставляя грязных следов; 2. Если вы пользуетесь газовой плитой длительное время и у вас зажжены все конфорки, проследите за тем, чтобы включена была вытяжка на кухне или открыта форточка; 3. Будьте особенно внимательны, когда что-то кипятите на плите в течение продолжительного времени, Если у вас что-то сбежало и залило конфорку, не зажигайте газ сразу же. Сначала проветрите кухню, дайте остыть горелке и аккуратно почистите ее. Засоренность горелки может привести к серьезным неприятностям; 4. Не ставьте на конфорку посуду с широким дном без специальной подставки с высокими ребрами, иначе газ будет сгорать не полностью; 5. Зажигая газ в духовке, убедитесь, что пламя горит во всех отверстиях горелок, и только после этого закрывайте дверцу; 6. Для предотвращения накапливания в воздухе вредных, а иногда и смертельно опасных продуктов неполного сгорания газа не следует использовать зажженные горелки газовой плиты для отапливания квартиры; 7. Если в доме пахнет газом, ни в коем случае не ищите место утечки, зажигая спички, нельзя включать свет или электроприборы. Самое разумное – отключить электричество вообще, поскольку малейшая искра, которая может возникнуть даже при включении холодильника, может привести к воспламенению и даже взрыву скопившегося в помещении газа. Сделайте сквозняк и вызывайте специалистов из аварийной газовой службы. Телефонный звонок лучше делать от соседей. Если загорелся газ на месте утечки – Немедленно удалите всех людей из квартиры и от соседей вызовите аварийную газовую службу и пожарную охрану; – Пока газ горит, опасности взрыва нет. Поэтому никогда не пытайтесь потушить пламя, т.к. это приведет к катастрофе: газ и воздух вместе образуют взрывчатую смесь и при наличии источника огня (перегретый металл, горящие угольки, искры, электродуга) неизбежен взрыв; – Постарайтесь перекрыть подачу газа, следите за тем, чтобы не загорелись расположенные близко от огня предметы (занавески, полотенце и т.д.). Если погасло пламя в горелке – Если горелка потухла, не пытайтесь вновь зажечь ее – это приведет к взрыву накопившегося газа. Перекройте кран подачи газа, откройте окна и проветрите кухню; – Подождите, пока горелка остынет (при необходимости очистите ее от остатков пищи и жира, продуйте отверстия подачи газа), и затем вновь зажгите газ, предварительно закрыв окна и ликвидировав сквозняк; – Если на кухне накопилось много газа, во избежание отравления намочите водой платок, прижмите к лицу; – Вдыхая воздух через платок, войдите в кухню и перекройте кран подачи газа. Если закрыть кран не удается, немедленно проведите эвакуацию всех соседей по лестничной клетке и вызовите аварийную газовую службу и пожарную охрану; – Окажите помощь пострадавшим от отравления газом Утечка из баллона со сжатым газом 1. Немедленно вызовите аварийную газовую службу и вместе с соседями вынесите баллон на улицу, оберегая его от ударов. Не допускайте к баллону детей и накройте его мокрой плотной тканью; 2. Как правило, утечка возникает на месте соединения баллона с гибким шлангом. Если нельзя вынести баллон на улицу, можно временно перекрыть утечку мокрой тряпкой. Проветрите кухню, не пользуйтесь освещением и электроприборами. Если появился огонь на баллоне с газом – Попросите домашних или соседей немедленно вызвать пожарную охрану и аварийную газовую службу; – Удалите всех из квартиры; – Попытайтесь закрыть кран на баллоне, обернув руки мокрой тряпкой. Если это невозможно (огонь на прокладке, кран деформирован в результате нагрева и т.д.), не задувайте пламя – возможен взрыв; – Не пытайтесь выносить или переставлять куда-либо баллон со сжатым газом, пока он не охладился. От малейшего толчка он может взорваться. |
|---|














