Администрация Ухоловского района
Администрация муниципального образования – Ухоловский муниципальный район
| Занимаемая должность | Фамилия, имя, отчество | Телефон (код 49154) |
| Глава администрации муниципального образования — Ухоловский муниципальный район | Кожин Николай Александрович | 5-15-43 5-12-94 |
| Первый заместитель главы администрации по муниципальному хозяйству | Зуев Анатолий Анатольевич | 5-12-06 |
| Заместитель главы администрации по экономике и социальным вопросам | Чеврычкина Марина Васильевна | 5-13-72 |
| Управляющий делами администрации | Киташкина Ирина Рамильевна | 5-17-48 |
| Начальник финансово-казначейского управления администрации | Кузьмина Ирина Вячеславовна | 5-12-01 |
| Главный бухгалтер централизованной бухгалтерии администрации | Савотикова Оксана Михайловна | 5-17-43 |
| Начальник отдела экономического развития и с/х | Савотиков Алексей Геннадьевич | 5-13-57 5-14-07 |
| Начальник отдела капитального строительства, земельных и имущественных отношений | Каманина Анна Николаевна | 5-17-76 |
| Начальник сектора по земельным и имущественным отношениям | Лосева Татьяна Сергеевна | 5-14-38 |
| Начальник отдела по делам ГО и ЧС | Васина Светлана Владимировна | 5-13-51 |
| Консультант по мобилизационной подготовке | Беляева Татьяна Александровна | 5-12-79 |
| Начальник отдела культуры администрации | Каманина Светлана Юрьевна | 5-15-17 |
| Начальник управления по образованию и молодежной политике администрации | Лисютин Александр Николаевич | 5-17-08 |
| Начальник хозяйственного отдела | Дюдин Евгений Юрьевич | 5-12-94 |
| Главный специалист по физической культуре и спорту | Королев Алексей Олегович | 5-13-51 |
| Начальник сектора архивного отдела | Котова Елена Владимировна | 5-19-71 |
| Начальник сектора капитального строительства | Сумин Сергей Сергеевич | 5-16-78 |
| Юрисконсульт | Суханова Елена Николаевна | 5-13-70 |
Юридический адрес и реквизиты :
Администрация муниципального образования – Ухоловский муниципальный район Рязанской области
Почтовый адрес: 391920, Рязанская область, р.п. Ухолово, ул. Ленина, д.20
Электронный адрес: 62Т[email protected], [email protected]
Тел.: 8 (49154) 5-12-94, факс 8 (49154) 5-21-00
ИНН 6222000771, ОКПО 04040568, КПП 622201001,БИК 046126001
ОГРН 1026200742886 ОКВЭД 75.11.31
УФК по Рязанской области л/с 03593007550
р/с 40204810300000000031 Отделение Рязань
В систему органов местного самоуправления муниципального образования – Ухоловский муниципальный район входят:
- представительный орган – Ухоловская районная Дума;
- исполнительный орган – администрация муниципального образования – Ухоловский муниципальный район.
- Контрольно- счетный орган муниципального образования -Ухоловский муниципальный район
Ухоловская районная Дума состоит из 15 депутатов. Ухоловская районная Дума формируется из глав поселений, входящих в состав Ухоловского муниципального района и из депутатов представительных органов указанных поселений, избираемых представительными органами поселений из своего состава по норме представительства: два депутата от каждого поселения .Срок полномочий Ухоловской районной Думы составляет- 4 года. Депутатов, работающих на постоянной основе, в районной Думе нет.
Исполнительные функции местного самоуправления в районе осуществляет администрация муниципального образования Ухоловского муниципального района.
Глава муниципального образования – Ухоловский муниципальный район- высшее должностное лицо, избираемое Ухоловской районной Думой из своего состава, исполняющее полномочия ее председателя
Глава администрации муниципального образования – Ухоловский муниципальный район – муниципальное должностное лицо, назначаемое Ухоловской районной Думой по контракту, заключаемому по результатам конкурса на замещение указанной должности.
Исполнительно-распорядительные функции местного самоуправления в муниципальном образовании-Ухоловский муниципальный район осуществляет администрация района, возглавляемая главой администрации Ухоловского муниципального района – Кожиным Николаем Александровичем.

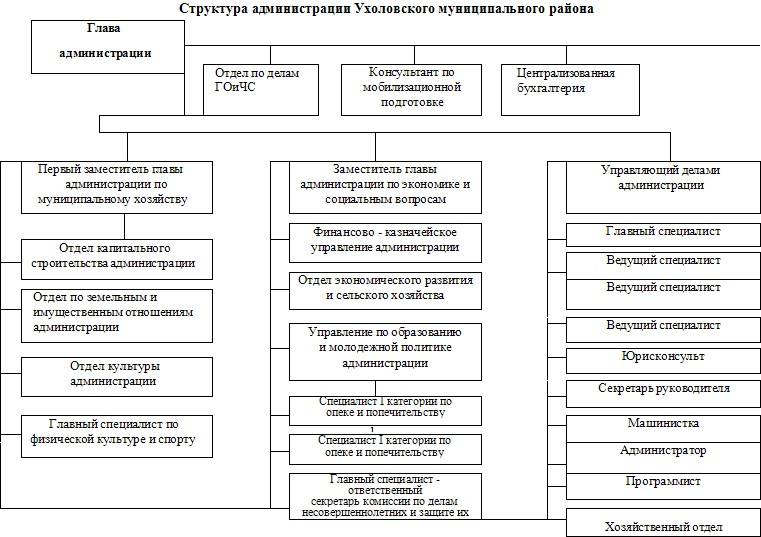
Схема организации управления районным хозяйством
Структура администрации Ухоловского муниципального района утверждается представительным органом муниципального образования по представлению главы администрации .
В структуру администрации Ухоловского входят отраслевые, функциональные органы администрации. Для организационного, правового, информационного и материально-технического обеспечения деятельности администрации образуется аппарат администрации Ухоловского муниципального района.
Аппарат администрации Ухоловского муниципального района представляет собой совокупность подразделений, основное назначение которых заключается в оказании содействия работе руководящих органов администрации. В соответствии с Уставом муниципального образования -Ухоловский муниципальный район глава назначается на должность по контракту, заключаемому по результатам конкурса на замещение указанной должности сроком на 5 лет. Выполняя функции Главы администрации Ухоловского муниципального района организует управление районным хозяйством, социальной и другими сферами, осуществляет меры по обеспечению законности, защите прав и свобод граждан, охране собственности и общественного порядка. Отвечает за организацию разработки бюджета и программ социально-экономического развития района, представляет их на утверждение Ухоловской районной Думы и ежегодно отчитывается об их исполнении перед Ухоловской районной Думой. Глава администрации Ухоловского муниципального района осуществляет общее руководство учреждениями , финансируемыми из районного бюджета и администрацией Ухоловского муниципального района, непосредственно направляет работу своих заместителей и аппарата администрации. В исключительном ведении Главы администрации находятся вопросы мобилизационной подготовки , гражданской обороны. Осуществляет иные полномочия в соответствии с действующим законодательством и Уставом Ухоловского муниципального района.
Глава администрации координирует и контролирует: деятельность первого заместителя главы по муниципальному хозяйству, заместителя главы администрации по экономике и социальным вопросам, управляющего делами администрации, отдела ГО и ЧС, консультанта, централизованной бухгалтерии.
Глава администрации Ухоловского муниципального района взаимодействует с:
- федеральными и региональными органами государственной власти,
- органами местного самоуправления Ухоловского муниципального района,
- предприятиями и учреждениями Ухоловского района и Рязанской области,
- финансово-кредитными учреждениями,
- МРИ ИФНС России №10 по Рязанской области,
- отделом статистики по Ухоловскому району,
- редакцией газеты «Колос» и иными СМИ;
- отделением УФК Ухоловского района;
- Скопинским отделением сберегательного банка;
- прокуратурой Ухоловского района;
- Ухоловским районным судом , мировым судьёй судебного участка № 46 Ухоловского района Рязанской области;
- пунктом полиции (дислокация пгт Ухолово)
- отделом судебных приставов Ухоловского района;
- отделом военного комиссариата Рязанской области по Ухоловскому и Сапожковскому районам
- приход Троицкой церкви.
- органами местного самоуправления других муниципальных образований;
- гражданами ;
- политическими партиями и иными общественными объединениями, религиозными объединениями, действующими на территории района.
Руководство администрацией осуществляется на принципе единоначалия. В этих целях в структуре администраций Ухоловского муниципального района образованы – комиссии администрации, которые действуют под руководством главы администрации, заместителей администрации.
Глава администрации Ухоловского муниципального района возглавляет:
- антитеррористическую комиссию;
- комиссию суженного заседания;
- комиссию по противодействию незаконному обороту наркотических средств и психотропных веществ;
- призывную комиссию.
Заместители главы администрации Ухоловского муниципального района осуществляют руководство отдельными отраслями местного хозяйства, деятельностью подчиненных им в соответствии с распределением обязанностей структурных подразделений администрации.
Первый заместитель главы администрации – руководитель аппарата, координирует организационную деятельность органов местного самоуправления, отвечает за решение вопросов по следующим направлениям:
строительство объектов жилищного, производственного и непроизводственного назначения; газификация района и подключение к природному газу потребителей, в том числе квартир; организация по вопросам энергетики, жилищно-коммунального хозяйства и пожарной безопасности в районе, организация утилизации и переработки бытовых отходов, разработка и утверждение схем территориального планирования муниципального района, правил землепользования и застройки; создание условий для обеспечения поселений услугами связи, торговли и бытового обслуживания;
контроль за содержанием автомобильных дорог общего пользования между населёнными пунктами, создание условий для предоставления транспортных услуг населению и организации транспортного обслуживания населения между поселениями в границах муниципального района; организует работу по вопросам в области земельных и имущественных отношений, градостроительства и архитектуры, отвечает за организацию работы по приобретению, созданию, преобразованию, владению и распоряжению объектами муниципальной собственности в районе; организация спортивных мероприятий районного и межрайонного значения.
Координирует работу:
- отдела капитального строительства, земельных и имущественных отношений;
- отдела ГО и ЧС;
- главного специалиста по физической культуре и спорту.
Руководит и организует работу комиссий:
- комиссия по ГО и ЧС;
- по выбору земельных участков для строительства объектов;
- межведомственная комиссия по рассмотрению хода выполнения работ и результатов актуализации государственной кадастровой оценки земель;
- межведомственная санитарно-противоэпидемическая комиссия;
- комиссия по реализации программы «Молодой семье — доступное жилье»;
- межведомственная комиссия по профилактике правонарушений;
- административная комиссия при администрации МО -Ухоловский муниципальный район;
- жилищная комиссия;
- комиссия по подготовке объектов жилищно-коммунального хозяйства к работе в осеннее -зимний период;
- комиссия по вопросам рекультивации земель;
- комиссия по предоставлению муниципальных услуг в электронном виде;
- комиссия по соблюдению требований к служебному поведению муниципальных служащих и урегулированию конфликта интересов;
- комиссия по выдаче жилищных сертификатов;
- комиссию по безопасности дорожного движения.
Взаимодействует с:
- Федеральным управлением агентства кадастра объектов недвижимости по Рязанской области;
- предприятиями ЖКХ Ухоловского района;
- пожарной частью № 46 государственной противопожарной службы по охране р.п.Ухолово;
- филиалом «Сапожокгаз» ОАО «Рязаньоблгаз»;
- филиалом ОАО «Рязаньэнерго» по Ухоловскому району;
- ОАО «Энергосбытовая компания»;
- Технадзором;
- подразделениями Администрации Ухоловского района;
- министерствами и областными фондами;
- органами местного самоуправления других муниципальных образований;
- государственными природоохранными органами;
- гражданами.
Заместитель главы администрации по экономике и социальным вопросам организует работу: по управлению муниципальным долгом; по реализации единой финансовой политики муниципального района; по составлению районного бюджета и его исполнению в установленном порядке; по формированию, утверждению, исполнению бюджета муниципального района, контролю его исполнения; по осуществлению финансового контроля рационального и целевого расходования бюджетных средств; по формированию и исполнению бюджетов поселений, заключивших соглашения о передаче данных полномочий; по контролю перечисления субвенций поселениями при передаче полномочий на уровень; по осуществлению государственной политики в сфере аграрного сектора на территории Ухоловского муниципального района; по вопросам производства и переработки сельскохозяйственной продукции с организациями всех форм собственности; по организации работы по обеспечению устойчивого воспроизводства сельскохозяйственной продукции в отраслях агропромышленного комплекса района путём увеличения объёмов производства продукции и услуг, создания необходимых организационно-экономических, правовых и социальных условий для повышения эффективности работы организаций всех форм собственности; по разработке и контролю реализации муниципальных, областных и федеральных программ по вопросам агропромышленного комплекса, по проведению переписи населения на территории Ухоловского муниципального района; по вопросам социальной защиты населения, общего и профессионального образования, молодёжной политики, а также в отношении дееспособных лиц, нуждающихся по состоянию здоровья в попечительстве в форме патронажа; по устройству детей, оставшихся без попечения родителей; по защите прав ребёнка, организует реализацию программы социально-экономического развития района и проведения экономических реформ на его территории, координирует мероприятия по развитию внешнеэкономической деятельности, разработке инвестиционных программ, привлечению инвестиций во все отрасли районного хозяйства, оказывает необходимое содействие по вводу в эксплуатацию новых предприятий и технологий, проводить работу по реформированию и финансовому оздоровлению предприятий и организаций района, организация библиотечного обслуживания населения межпоселенческими библиотеками, комплектования библиотечных фондов; создание условий для обеспечения поселений услугами по организации досуга и услугами организаций культуры; создание условий для развития местного традиционного народного художественного творчества в поселениях организует взаимодействие отраслевых и структурных органов администрации района.
Координирует работу :
- финансово-казначейского управления администрации;
- отдела экономического развития и сельского хозяйства;
- управления образования и молодежной политики администрации;
- ведущего специалиста по опеке и попечительству;
- главного специалиста по делам несовершеннолетних и защите их прав.
- отдела культуры
Руководит и организует работу комиссий:
- комиссия по делам несовершеннолетних и защите их прав;
- комиссия по легализации «теневой» части заработной платы;
- комиссия по начислению стажа муниципальным служащим;
- координационный совет по делам ветеранов войны;
- конкурсная комиссия по закупкам;
- комиссия по мобилизации;
- комиссия по реабилитированным;
- комиссия по труду;
- комиссия по рассмотрению платежеспособности предприятий;
- комиссия по вопросам женщин, семьи и демографии;
- комиссия по иммунизации населения;
- комиссия по проведению рейда для изучения социально-бытовых условий жизни ветеранов;
- комиссия о деятельности азартных игр;
- оперативный штаб по лекарственному обеспечению;
- комиссия по проведению инвентаризации долговых обязательств;
- комиссия по туберкулезу;
- единая комиссия по проведению конкурсов, аукционов;
- комиссия по бронированию граждан.
Взаимодействует с :
- ГБУ РО «Ухоловская ветеринарная станция»;
- государственным областным казённым учреждением «Центр занятости населения Ухоловского района»;
- предприятиями торговли района;
- фермерскими хозяйствами;
- сельскохозяйственными производственными кооперативами района;
- предприятиями малого и среднего бизнеса.
- ГБУ РО «Ухоловская ЦРБ»;
- отделом Пенсионного фонда по Ухоловскому району;
- Территориальным отдел управления «Роспотребнадзора» по Рязанской области в Ряжском районе;
- Главным управлением ЗАГС Рязанской области территориальный отдел по Ухоловскому району;
- ОПС Ухолово Сараевского почтампта;
- ГУ Рязанское региональное отделение Фонд социального страхования РФ;
- подразделениями Администрации Ухоловского района;
- министерствами и областными фондами;
- органами местного самоуправления других муниципальных образований;
- гражданами ;
- политическими партиями и иными общественными объединениями, религиозными объединениями, действующими на территории района.
Управляющий делами администрации организует работу по:
- контролю исполнения постановлений и распоряжений Губернатора и Правительства Рязанской области;
- Главы Ухоловского муниципального района и Главы администрации района; по организационному, финансово-хозяйственному и материально-техническому обеспечению деятельности администрации и соблюдению законности;
- обеспечению единой системы делопроизводства в структурных подразделениях администрации;
- подготовке и выпуску постановлений и распоряжений Главы администрации района;
- планированию работы администрации и её исполнению;
- оказанию содействия организации избирательного процесса органам местного самоуправления муниципальных образований Ухоловского муниципального района и подготовке аналитических материалов по итогам выборов;
- рассмотрению обращений граждан по личным вопросам;
- организации подготовки и внесения на рассмотрение Ухоловской районной Думы проектов нормативных правовых актов по инициативе главы администрации;
- контролю за исполнением документов и поручений главы администрации должностными лицами администрации структурных подразделений, отраслевых (функциональных) органов
- подготовке наградных документов;
- организации работы по подбору кадров администрации, их переподготовки, повышения квалификации, аттестации, материально-технического обеспечения работы аппарата администрации;
- организации работы архива.
Координирует деятельность:
- юрисконсульта;
- кадровой службы;
- хозяйственного отдела;
- архив администрации.
Организует работу комиссий:
- комиссия по определению стажа муниципальной службы;
- комиссия по аттестации муниципальных служащих.
- комиссия по предварительному рассмотрению вопросов о награждении;
- комиссия по установлению доплаты к пенсии муниципальным служащим.
Осуществляет взаимодействие в пределах своей компетенции с:
- подразделениями Администрации области;
- органами местного самоуправления других муниципальных образований;
- гражданами и организациями;
- Ухоловской районной Думой;
- территориальной избирательной комиссией;
- правоохранительными органами.